Il Carcinoma Basocellulare degli annessi oculari
Valutazione dell’esame istologico e percentuali di recidiva dopo sua escissione in un follow-up di 7 anni
Abstract: Il Carcinoma Basocellulare è la più diffusa neoplasia maligna degli annessi perioculari. Si distinguono diversi tipi di carcinoma basocellulare. Le due forme più comuni sono la forma nodulare e quella infiltrante, più aggressiva e pericolosa. L’obiettivo della chirurgia del carcinoma basocellulare è quello di ottenere la sua completa escissione per minimizzare il rischio di recidive e ottenere il migliore risultato estetico possibile. Si definisce Margine di Sicurezza Istologica (MSI) la distanza, valutata in microscopia in millimetri di tessuto sano, tra la porzione più esterna del tessuto carcinomatoso ed il più vicino margine di escissione, ritenuta clinicamente efficace al fine di minimizzare il rischio di recidiva della lesione. Lo scopo dello studio è valutare le correlazioni tra il MSI ottenuto e le percentuali di recidiva in un follow-up di 7 anni in un gruppo di 83 pazienti affetti da carcinoma basocellulare.
I pazienti sono stati divisi in due gruppi: A (55 casi di carcinoma basocellulare nodulare), B (28 casi di carcinoma basocellulare infiltrante). In tutti i casi il carcinoma è stato asportato e quindi viene inviato al patologo il frammento asportato per l’esame istologico. In sede di chirurgia è stato mantenuto un margine di escissione di 2 mm valutato macroscopicamente. I gruppi A e B sono quindi stati divisi in tre sottogruppi una volta ottenuto l’esito dell’esame istologico: Sottogruppo 1) presenza di almeno un margine infiltrato dalla lesione, 2) 0
Sono state quindi calcolate le percentuali di recidiva in ogni sottogruppo nell’ambito del follw-up esteso a 7 anni. Pertanto abbiamo ottenuto in A1 il 15,38%, in A2 il 13,04%, in A3 0%. Quindi in B1 il 42,85%, in B2 il 20,00 % ed in B3 il 18,18%. Il confronto tra le percentuali è stato effettuato utilizzando il Test Esatto di Fisher, valutando come statisticamente significativo il valore di pNon abbiamo ottenuto variazioni statisticamente significative tra le percentuali in tutti i sottogruppi B. Nel gruppo A, non è stata ottenuta alcuna recidiva quando il MSI era >1mm (A3). Variazioni statisticamente significative sono state inoltre ottenute confrontando nei sottogruppi di A il sottogruppo A2 con il sottogruppo A1 (p≤1).
In conclusione, l’ottenimento di un MSI≥1mm ha permesso una totale assenza di recidive nei carcinomi nodulari ed una riduzione delle recidive quando i margini non erano infiltrati. Nei carcinomi morfeiformi non abbiamo ottenuto variazioni statisticamente significative similmente alla principale letteratura su questo argomento.
Risulta fondamentale il follow-up dei pazienti operati.
Keywords: Carcinoma Basocellualre; Palpebre; Margine di Sicurezza Istologica, Recidiva.
Abbreviations: Margine di Sicurezza Istologica: MSI.
Introduzione
Il Carcinoma Basocellulare è la più diffusa neoplasia maligna delle palpebre. Raramente essa produce metastasi ma può infiltrare i tessuti circostanti arrecando pertanto grave danno alle strutture anatomiche adiacenti alla zona di insorgenza.
Il 90% dei carcinomi basocellualri periorbitari sono localizzati nella palpebra inferiore e quindi a seguire nel canto interno.
La crescita della neoplasia nei tessuti coinvolti è stata descritta “ad iceberg” poiché la neoplasia stessa ha spesso un’estensione che va ben oltre ai margini apprezzabili e stimati alla semplice ispezione macroscopica.
Il Carcinoma Basocellulare colpisce prevalentemente gli adulti ed è invece rara in gioventù e ancora di più nell’infanzia.
L’esposizione prolungata ai raggi ultravioletti costituisce il principale fattore di rischio.
Dal punto di vista istopatologico sono stati descritti differenti tipi di carcinomi basocellulari coinvolgenti le palpebre.
Si distinguono pertanto forme nodulari, nodulari ulcerate, pigmentate e infiltranti (dette anche sclerosanti o morfeiformi).
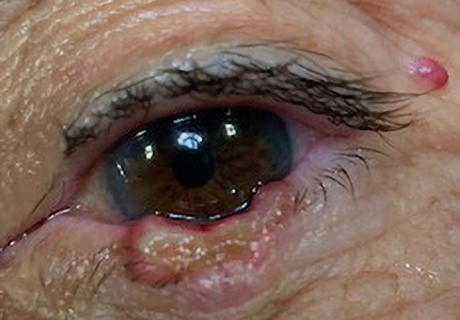
Il carcinoma basocellulare palpebrale in genere non produce sintomatologia dolorosa e spesso è accompagnato dalla perdita di ciglia (madarosi) nella porzione di margine palpebrale limitrofo alla lesione.
La forma più comune è la forma nodulare che si presenta clinicamente come un nodulo perlaceo, rilevato, solido e spesso presentante piccole teleangectasie sulla superficie. La parte centrale della lesione nodulare può presentare anche una ulcerazione.
La forma infiltrante invece si manifesta come una placca pallida e dura dai limiti difficilmente distinguibili dal tessuto circostante.
La più comune ed efficace forma di trattamento del carcinoma basocellulare è la sua escissione chirurgica il cui scopo consiste nell’asportare la neoplasia circondata da un margine di tessuto sano sufficientemente ampio al fine di minimizzare il rischio di recidive.
Alcuni autori suggeriscono di asportare la neoplasia con un margine di tessuto sano valutato macroscopicamente all’ispezione del paziente intorno ai 3-4 mm.
Tuttavia, risulta evidente che una asportazione di 4 mm di tessuto sano come margine produce un marcato sovvertimento dell’architettura palpebrale con le dovute conseguenze correlate alle problematiche chirurgiche di ricostruzione palpebrale.
Una volta asportata la lesione, il chirurgo invia il frammento asportato al patologo per avere due informazioni essenziali: la natura istologica della lesione e la valutazione dei margini di escissione del frammento asportato.
Viene infine definito Margine di Sicurezza Istologica (MSI) la distanza (valutata in millimetri di tessuto sano all’interno del frammento asportato ed analizzato) tra la porzione più esterna del tessuto neoplastico ed il più vicino margine di escissione valutabile in microscopia) ritenuta clinicamente efficace al fine di minimizzare il rischio di recidiva della lesione.
In questo studio abbiamo valutato le correlazioni tra il MSI ottenuti e le percentuali di recidiva in un follow-up di 7 anni al fine di stabilire quale MSI sia effettivamente efficace in ambito della chirurgia del carcinoma basocellulare con lo scopo di ottenere contemporaneamente il migliore risultato estetico e la maggiore sicurezza per i pazienti trattati.
